Diagnosi e prevenzione delle carotidi ostruite: di cosa si tratta e quando è necessario intervenire?
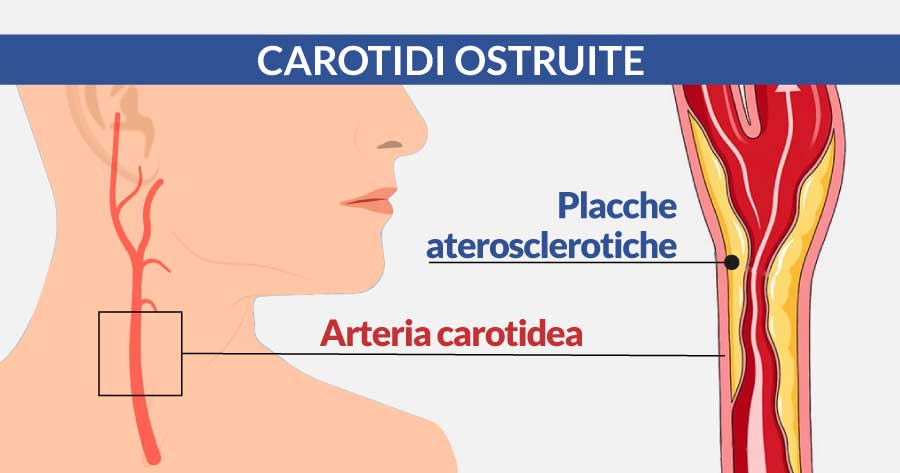
L’arteria carotide è il principale vaso che porta ossigeno al cervello e anche la sede più frequente di placche aterosclerotiche a livello cerebrale.
La stenosi della carotide rappresenta una delle maggiori cause di ictus ischemico, sia perché può limitare in misura importante l’afflusso di sangue che arriva al cervello, sia perché dei frammenti della placca possono distaccarsi e occludere un’arteria cerebrale causando deficit neurologici invalidanti o addirittura la morte.
Cause della stenosi carotidea
La stenosi della carotide si sviluppa nel corso degli anni nel contesto di una malattia aterosclerotica, che non risulta limitata a questa arteria ma interessa tutte le arterie di grosso e medio calibro (come le coronarie, le arterie renali o le arterie degli arti inferiori).
I sintomi con cui si manifesta pertanto dipendono dalle sedi colpite e dal grado di restringimento del vaso. Soprattutto nelle fasi iniziali la malattia risulta silente.
I fattori che determinano la formazione della placca e quindi aumentano il rischio di ictus rispecchiano quelli della stenosi delle coronarie, alla base dell’infarto del miocardio.
I fattori di rischio non modificabili sono:
- l’età avanzata
- un ictus pregresso
- il sesso maschile
- la famigliarità per eventi cerebrovascolari.
I fattori di rischio sui quali è possibile intervenire maggiormente sono:
- la dislipidemia
- l’ipertensione arteriosa
- il diabete
- il fumo.
Il rischio globale in presenza di più fattori non è la semplice somma dei singoli elementi ma molto maggiore, dato che i singoli fattori interagiscono tra loro nel danneggiare la salute delle arterie.
Diagnosi e prevenzione delle carotidi ostruite
La stenosi della carotide, almeno nelle fasi iniziali, non causa sintomi in quanto l’organismo riesce a tollerare un restringimento della metà del vaso senza avere nessuna conseguenza.
La stenosi carotidea può essere diagnosticata sia in seguito a un evento neurologico acuto (come un ictus o un attacco ischemico transitorio TIA), sia in soggetti con un rischio elevato di patologie cardiovascolari.
L’esame di primo livello che viene richiesto per valutare la possibile presenza di un restringimento della carotide è l’ecocolordoppler, un’ecografia che consente di vedere il flusso sanguigno.
In seguito, se ritenuto necessario, è possibile che vengano richiesti esami di approfondimento più accurati, come l’angio-RM (angiografia con risonanza magnetica) e l’angio-TC (con tomografia computerizzata).
Questi esami richiedono l’iniezione di un mezzo di contrasto che consente di vedere la presenza e di misurare la gravità della stenosi o dell’occlusione carotidea.
La prevenzione dei fattori di rischio gioca un ruolo fondamentale nello sviluppo e nella progressione della placca aterosclerotica e, fino allo sviluppo di una stenosi talmente severa da richiedere un intervento chirurgico, rappresenta l’unico modo con cui possiamo garantire la salute dell’apparato cardiocircolatorio e degli organi del nostro corpo.
Trattamento delle carotidi ostruite
Il trattamento chirurgico della carotide ostruita (endoarterectomia carotidea) può ridurre il rischio di ictus (stroke), ma comporta dei rischi che devono essere tenuti in considerazione nella scelta terapeutica.
In particolare, si associa a complicanze a breve termine e a lungo termine, che includono nei casi più gravi disabilità e morte.
Il rischio di stroke entro 30 giorni dall’intervento è di circa il 7%.
L’intervento di endoarterectomia consiste nella rimozione della placca all’interno della carotide, dopo un’incisione a livello del collo.
Questo consente di ripristinare il flusso normale del vaso e ridurre il rischio di rottura della placca o di ostruzione parziale. L’intervento può essere eseguito in anestesia locale o totale.
Uno dei principali parametri utilizzati per decidere se operare o meno il paziente è valutare il grado di stenosi della carotide, ovvero la percentuale di restringimento dell’arteria.
L’intervento risulta altamente vantaggioso nei pazienti che hanno un grado di stenosi compreso tra 70 e 99%. Nei pazienti con un grado di stenosi compresa tra 50 e 70% il rapporto tra benefici e rischi rimane vantaggioso ma è minore rispetto alla categoria precedente.
Un restringimento inferiore al 50% non è considerato emodinamicamente significativo, cioè non causa sintomi rilevanti, e i rischi dell’intervento superano i benefici.
Naturalmente in questa categoria di pazienti è opportuno agire tempestivamente sui fattori di rischio per ridurre al minimo la possibilità di una progressione ulteriore della stenosi e il rischio di fissurazione e trombosi.
In particolare, l’abbassamento della colesterolemia è associato ad un assottigliamento delle placche e a una riduzione del rischio di eventi cardiovascolari avversi.
Per riassumere, il beneficio maggiore dell’intervento chirurgico, comparato ai rischi, è stato osservato nei pazienti più anziani, con un significativo grado di stenosi (oltre il 70%) che sono stati operati entro due settimane dal primo evento ischemico (TIA o stroke).
Diagnosi e prevenzione delle carotidi ostruite da CardioCenter
Da CardioCenter a Napoli è possibile eseguire la visita cardiologica, l’elettrocardiogramma (ECG) e tutti gli esami per la salute del cuore in convenzione con il SSN.
A tutti i nostri pazienti garantiamo un costante servizio di supporto informativo per le patologie trattate.
Garantiamo prestazioni di elevata qualità sia per quanto riguarda gli esami per la prevenzione cardiovascolare primaria sia per le prestazioni di follow-up per la prevenzione secondaria.
Contattaci per prenotare un esame, una visita o per richiedere maggiori informazioni.
Avviso agli utenti
Le informazioni contenute in questa pagina sono pubblicate solo a scopo informativo e non possono sostituire in alcun caso il parere del medico.